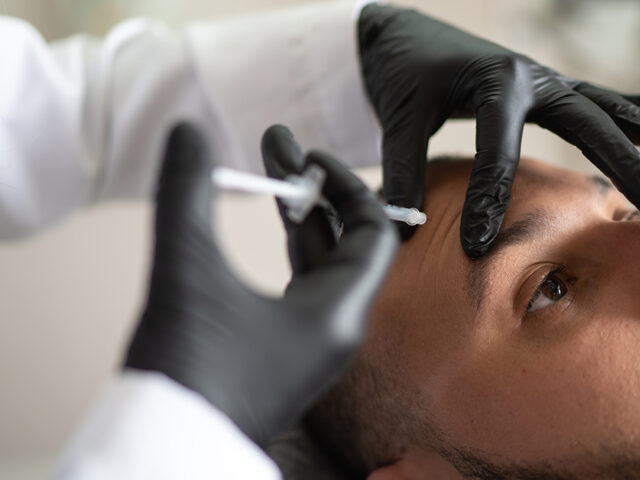
Médecine esthétique : observations et responsabilités
Le Collège des médecins du Québec publiait, en août 2020, la mise à jour du Guide d’exercice - La médecine esthétique. On y rappelait que « la médecine esthétique comprend tout acte technique médical non chirurgical, réalisé à l’aide de tout instrument, substance, produit injectable ou dispositif utilisant toute forme d’énergie, et visant principalement à modifier l’apparence corporelle d’une patiente ou d’un patient à des fins esthétiques, à l’exclusion de tout but thérapeutique ou reconstructeur ». Ce guide mettait l’accent sur des changements majeurs quant aux exigences de formation requises et aux modalités de pratique.
Le Collège souhaite mettre à nouveau l’accent sur des modalités bien décrites dans le guide et d’y ajouter les précisions suivantes :
Accessibilité et disponibilité sur place, c’est-à-dire auprès de la patiente ou du patient, d’un médecin compétent en médecine esthétique dans les 15 minutes suivant l’injection
- Les services doivent être organisés de manière à ce que le médecin qui a rédigé une ordonnance d’injections à des fins esthétiques ou tout autre médecin responsable à la clinique d’esthétique soit accessible et disponible dans les 15 minutes suivant une procédure d’injections pour assurer la prise en charge d’une complication et administrer, le cas échéant, l’antidote. La prescriptrice ou le prescripteur ainsi que les professionnelles ou professionnels ayant effectué les injections sont responsables d’assurer le suivi de la complication après son traitement.
- Le traitement urgent (antidote ou autre) doit être disponible.
- En cas d’urgence, un corridor de service vers un médecin spécialisé dans la prise en charge des complications en médecine esthétique doit être disponible lorsque le médecin-prescripteur ou la personne qui le remplace ne réussit pas à traiter la complication. Ce corridor de service doit être préétabli, fonctionnel et disponible. Une entente, préférablement écrite, doit avoir eu lieu entre les médecins impliqués. Lors du transfert, les informations pertinentes sur le produit utilisé, l’administration d’antidote (si requis) avec l’heure d’administration, le nom de la prescriptrice ou du prescripteur et de la professionnelle injectrice ou du professionnel injecteur et le moyen actif et fonctionnel de communication avec ces derniers doivent être transmises.
Formation théorique et pratique du médecin
- Depuis août 2020, tous les médecins (autre que ceux formés d’emblée en médecine esthétique, soit les chirurgiens plastiques, les dermatologues, les ophtalmologistes, les oto-rhino-laryngologistes et les chirurgiens cervico-faciaux) qui désirent entreprendre une pratique en médecine esthétique sont tenus d’en informer la Direction du développement professionnel et de la remédiation (DDPR) du Collège puisqu’il s’agit d’une modification à leur exercice pouvant exiger la complétion d’un stage de formation. En outre, tous ceux et celles déjà formés en médecine esthétique et qui n’ont pas exercé en médecine esthétique depuis trois ans ou plus, mais qui souhaitent entreprendre ou reprendre cette pratique, doivent communiquer avec la DDPR.
- Des formations théorique et pratique sont intégrées à un stage de perfectionnement devant être accepté par le Collège préalablement à sa réalisation. Ces activités de formation doivent être supervisées par un maître de stage mandaté par le Collège. La gestion efficace des complications, la compréhension des obligations de disponibilité post-injections et la compétence dans l’administration des traitements urgents, incluant l’antidote si besoin, doivent être revues durant le stage et cette révision doit être documentée dans le rapport du maître de stage.
- Tout médecin responsable d’une clinique en médecine esthétique devrait avoir une pratique régulière en médecine esthétique. Ce dernier a le devoir de s’assurer que des mécanismes permettant de gérer les complications sont en place et connus de tous les professionnels et professionnelles de son équipe. Il doit aussi veiller à la présence de l’antidote en cas d’urgence et de corridors de service adéquats.
Rôles des professionnels en médecine esthétique
Le guide La médecine esthétique explique en détail les rôles des professionnelles et professionnels exerçant dans le domaine de la médecine esthétique, et ce, selon les activités réservées à chacune et chacun en vertu de la législation applicable :
- Le médecin (pages 27, 28, 57 et 58 du guide) doit évaluer avec soin chacun de ses patients et patientes dans le but de poser un diagnostic, puis d’établir le plan de traitement approprié. Il peut réaliser lui-même le traitement ou en confier l'exécution à une ou un autre professionnel habilité.
- Le médecin qui émet une ordonnance visant à ajuster ou à initier un traitement doit y préciser les informations permettant d’assurer le suivi ou la prise en charge de complications, notamment ses coordonnées, celles de collègues le cas échéant, de même que la présence d’un corridor de service formel et fonctionnel en cas d’urgence.
- L’infirmière (page 53 du guide) n’est autorisée à administrer un traitement que si celui-ci fait l'objet d'une ordonnance individuelle spécifique à la condition de la personne traitée. Elle ne peut pas modifier le plan de traitement établi par le médecin à moins que l’ordonnance ne comprenne un protocole d’ajustement. Elle procède à l'évaluation de la patiente ou du patient avant chaque traitement afin de s’assurer qu’il n’y a pas de contre-indication à procéder. Si l’évaluation par l’infirmière révèle que l’état de santé de la patiente ou du patient ne permet pas de recevoir le soin prescrit par le médecin, elle doit le référer au médecin ayant établi le plan de traitement.
- L’infirmière auxiliaire (pages 52 à 54 du guide) contribue à l'évaluation de la personne traitée. Cependant, elle n'est pas autorisée à évaluer son état de santé : c’est le médecin qui doit, avant chaque séance de traitement, procéder à cette évaluation. Le rôle de l’infirmière auxiliaire est d’administrer le traitement prescrit par le médecin, au cabinet du médecin-prescripteur, et ce, à la suite d’une évaluation par ce dernier. Elle doit avoir des connaissances suffisantes du médicament et de la substance qu’elle injecte afin d’en respecter les principes d’administration. Pour plus d’information, consultez la fiche 02. L’infirmière auxiliaire peut-elle exercer en médecine esthétique ?, dans le site Web de l’Ordre des infirmières et infirmiers auxiliaires du Québec (OIIAQ).
Obligations déontologiques
Les médecins et les autres professionnels se doivent d’assurer la mise à jour de leurs connaissances et habiletés en médecine esthétique, notamment en ce qui a trait à la prise en charge des complications. Toutes et tous doivent exercer dans les limites de leurs compétences et des moyens dont ils disposent. Ensemble, ils doivent veiller à la sécurité des soins et à la protection du public.
Nous remercions l’Ordre des infirmières et infirmiers auxiliaires du Québec (OIIAQ) et l’Ordre des infirmières et infirmiers du Québec (OIIQ) pour leur collaboration à la rédaction de ce texte.